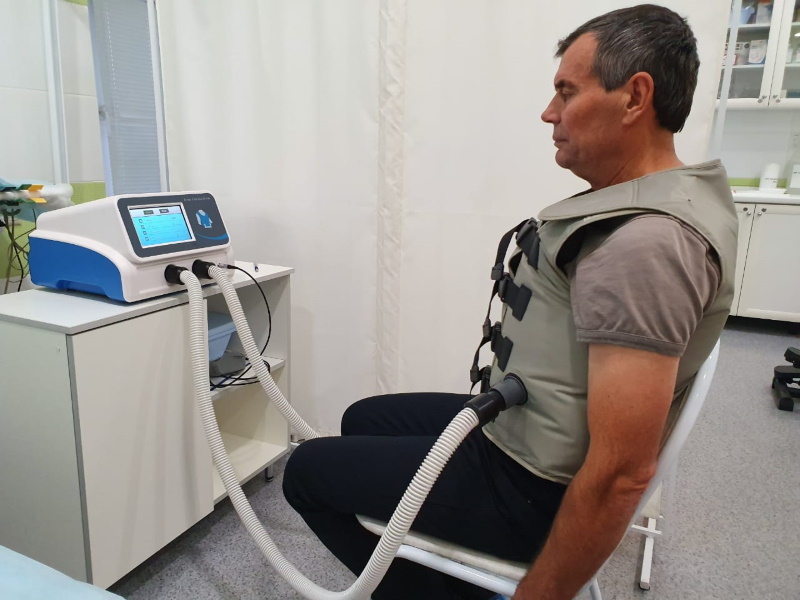
В конце 70-х годов прошлого века было замечено, что эндотрахеальная высокочастотная осцилляция улучшает газообмен в легочной ткани за счет усиления диффузии и конвекции газа, поступающего в дыхательные пути. Десятилетием позже было предложено создавать неинвазивным путем высокочастотные осцилляции грудной стенки (ВЧОГС), которые передаются на стенки дыхательных путей и проходящий по ним поток газа и улучшают не только газообмен в легочной ткани, но и клиренс дыхательных путей. Такие осцилляции создаются с помощью надувного жилета, который плотно облегает грудную клетку и соединен с воздушным компрессором, надувающим жилет в пульсовом режиме, при этом частота осцилляций и давление воздуха в жилете регулируются в зависимости от задач терапии и состояния пациента: при более низких частотах увеличивается объем воздуха, перемещаемого в легкие, при более высоких частотах возрастает скорость воздушного потока [1].
Влияние ВЧОГС на механику дыхания
Впервые ВЧОГС была апробирована на здоровых добровольцах в 1986 г. P.M.A.Carverley и соавт. [2]. Авторы меняли частоту осцилляций от 3 до 8 Гц и давление в жилете до максимального, которое пациенты могли переносить в течение 15 мин в положении сидя. Осцилляции с частотой 3 и 5 Гц снижали спонтанную минутную вентиляцию и поддерживали нормальный газообмен как при максимальном давлении в жилете (8 – 13 мм вод.ст.), так и давлении, равном половине от максимального. Механизм действия метода авторы объясняли следующим образом: ВЧОГС благодаря сдавлению грудной клетки, пассивным эластическим свойствам респираторной системы и активному экспираторному мышечному усилию создают осцилляторный экспираторный воздушный поток, а при спонтанном вдохе за счет работы инспираторных мышц и эластической тяги грудной стенки формируется обратный инспираторный осцилляторный поток. В результате у здоровых добровольцев снижалась функциональная остаточная емкость легких (ФОЕ) в среднем на 130 – 270 мл в зависимости от частоты осцилляций по сравнению с ФОЕ при спонтанном дыхании, однако благодаря усиленной элиминации углекислого газа в результате ВЧОГС парциальное напряжение кислорода в артериальной крови (РаО2) сохранялось на нормальном уровне. Более того, при частоте осцилляций 3 и 5 Гц и максимальном давлении в жилете РаО2 существенно повысилось (в первом случае повышение с 83,8 до 90,4 мм рт.ст. было достоверным, во втором случае разница не достигла статистической значимости). Это, по мнению авторов, означало более эффективный транспорт газа в легкие на фоне ВЧОГС.
Несмотря на значительное давление в жилете, пациенты хорошо переносили процедуру, не было отмечено значимых побочных эффектов за исключением некоторого дискомфорта при частоте осцилляций 8 Гц и максимальном давлении, что могло быть обусловлено появлением частого поверхностного дыхания при этом режиме. Частое поверхностное дыхание, по-видимому, было связано с увеличением доли «мертвого пространства» в дыхательном объеме.
В дальнейшем хорошая переносимость процедуры дала возможность применять ВЧОГС в течение более длительных периодов времени.
В последующие годы было изучено влияние ВЧОГС на функциональное состояние респираторной системы у больных с обструктивными заболеваниями легких. Известно, что при бронхиальной обструкции мелкие дыхательные пути с диаметром менее 2 мм утрачивают стабильность из-за деструкции легочной ткани, что приводит к их экспираторному коллапсу и формированию «воздушных ловушек». В результате вентиляция легочной ткани становится неравномерной, нарушается вентиляционно-перфузионное отношение, развиваются гипоксемия, легочная гипертензия и дыхательная недостаточность, которые нередко заканчиваются летальным исходом. ВЧОГС с частотой осцилляций 10 — 15 Гц при давлении, соответствующем 5 единицам по индикаторной шкале компрессора, в течение 15 – 30 мин у больных с обструктивными нарушениями на фоне муковисцидоза (МВ) повышала равномерность вентиляции и улучшала диффузию в легочной ткани [3]. Механизм повышения равномерности вентиляции заключается в усилении движения воздуха в альвеолах и ускорении их наполнения и опорожнения. Эти процессы зависят от диаметра дыхательных путей и эластичности легочной ткани. При малой растяжимости легочной ткани и высоком сопротивлении дыхательных путей, которые наблюдаются у больных с обструктивными заболеваниями легких, наполнение и опорожнение участков легких с «воздушными ловушками» и участков с нормальной вентиляцией происходит с разной скоростью. Благодаря положительному давлению, прикладываемому к грудной стенке, ВЧОГС с частотой 10 – 15 Гц снижает ФОЕ и конечно-экспираторный объем легких (объем газа, остающийся в легких в конце выдоха) и увеличивает дыхательный объем и скорость воздушного потока по дыхательным путям. При этом улучшается легочная вентиляция в гиповентилируемых или полностью «закрытых» участках легких за счет улучшения проникновения воздуха в эти участки.
Однако было замечено, что при высокой частоте осцилляций мелкие дыхательные пути, наоборот, могут закрываться, а газообмен ухудшается, что приводит к снижению РаО@2 [3]. Сразу по окончании сеанса ВЧОГС уровень кислорода в крови возвращался к исходному. Однако больные, у которых был обнаружен этот эффект, исходно имели сатурацию кислорода 94% (что соответствует РаО2 > 70 мм рт.ст.), и его снижение на фоне ВЧОГС оказалось клинически незначимым, но у больных с исходной гипоксемией ВЧОГС может усугублять эти нарушения газообмена непосредственно во время сеанса лечения. Это явление можно устранить назначением ингаляционного кислорода во время процедуры ВЧОГС. Кроме того, для больных с исходной гипоксемией и выраженной десатурацией на фоне ВЧОГС авторы рекомендуют выбирать альтернативные методы терапии [3].
При сравнении ВЧОГС с другими немедикаментозными способами воздействия на механику дыхания, в частности, с созданием положительного давления в дыхательных путях (РЕР), было показано, что эти методы воздействуют на легочную вентиляцию посредством разных механизмов и, следовательно, их эффективность зависит от клинической ситуации. Так, РЕР уменьшает обструкцию периферических дыхательных путей и за этот счет устраняет неравномерность легочной вентиляции, в то время как ВЧОГС увеличивает объем и скорость воздушного потока в дыхательных путях и благодаря этому препятствует закрытию мелких дыхательных путей на выдохе, что в конечном итоге также приводит к более равномерной вентиляции легких [3].
Клинические эффекты ВЧОГС при различных бронхо-легочных заболеваниях
Муковисцидоз
Влияние ВЧОГС на клиренс бронхиального дерева в первую очередь нашло применение у больных муковисцидозом. При ВЧОГС с давлением, соответствующим 6 единицам по шкале компрессора, и частотами 18, 19 и 20 Гц (длительность ВЧОГС 10 мин при каждой частоте) пациенты сразу после процедуры откашливали достоверно больше мокроты, чем при низкочастотных осцилляциях (давление 5 единиц и частота осцилляций 12 Гц) в течение 30 мин (6,4 (0,49 – 22,0) г по сравнению с 4,8 (0,24 – 15,0) г). Аналогичная тенденция выявлена для сухого веса мокроты, хотя она и не достигла статистической достоверности (0,20 (0,009 – 0,62) г по сравнению с 0,12 (0,0001 – 1,0) г) [1].
Легочный клиренс отражает неоднородность легочной вентиляции, возникающую в первую очередь при патологии мелких дыхательных путей. Влияние ВЧОГС на эти параметры оценивались в исследовании J.Grosse-Onnebrink и соавт. у больных МВ для оценки эффектов кинезитерапии. Это было пилотное исследование с участием 10 больных МВ со средним возрастом 18 лет и средним ОФВ@1 56% должн., госпитализированных по поводу инфекционного обострения бронхо-легочной патологии. Помимо внутривенной антибактериальной терапии, больные получали лечение ВЧОГС по 30 мин в день. На фоне лечения неоднородность легочной вентиляции достоверно уменьшилась у 6 больных, не изменилась у троих и усугубилась у одного пациента; в целом в группе этот показатель также уменьшился [4].
В исследовании J.C.Darbee и соавт. у больных МВ ФЖЕЛ улучшилась благодаря ВЧОГС на 13% и ОФВ1 на 15% от исходного уровня [3], причем этот эффект наблюдался как в остром периоде, так и при стихании обострения бронхо-легочного процесса.
Одни из последних данных неслепого рандомизированного контролируемого исследования с участием 36 больных МВ подтвердили положительное влияние ВЧОГС на легочную функцию при этом заболевании. И хотя легочная функция улучшилась как в группе, получавшей ВЧОГС, так и в контрольной, прирост ФЖЕЛ к концу лечения был достоверно выше в группе ВЧОГС: +370 (интерквартильный разброс 90 – 620) мл/с по сравнению с +70 (-170 – 370) мл/с в контрольной группе [5].
У больных МВ эффективность ВЧОГС сравнивали с другими методами воздействия на клиренс дыхательных путей. Ряд исследователей показали преимущества ВЧОГС перед постуральным дренажем с мануальной перкуссией грудной клетки (ПДП), в других работах объем мокроты, откашливаемый после сеанса лечения, был примерно одинаков в случае применения ВЧОГС, ПДП, флаттера, положительного давления на выдохе (РЕР) и интрапульмональной перкуссионной вентиляции легких (ИПВЛ) [6], однако в большинстве этих исследований не были стандартизованы методы сбора мокроты. При сравнении ВЧОГС с РЕР оба варианта лечения одинаково улучшали бронхиальную проходимость и легочную вентиляцию на фоне обострения хронического бронхо-легочного процесса у больных МВ и в одинаковой степени стимулировали отхождение мокроты [3].
При сравнении ВЧОГС с ИПВЛ и ПДП на фоне их кратковременного применения также не выявлено значимых различий в объеме откашливаемой мокроты (0,26±0,19, 0,34±0,25 и 0,35±0,28 г сухого вещества соответственно), хотя общий объем мокроты после сеанса ВЧОГС был несколько меньше (4,77 ±3,29 г по сравнению с 6,84±5,41 при ИПВЛ и 5,53±5,69 при ПДП, все различия достоверны), что авторы связывают с небольшой численностью группы больных [7].
Бронхоэктатическая болезнь
Традиционные методы кинезитерапии и лечебной физкультуры у больных бронхоэктазами сравнивали с ВЧОГС в исследовании A.Nicolini и соавт. [8]. 37 больных в рандомизированном порядке были разделены на 3 группы по 10 человек в каждой, которые получали либо только медикаментозную терапию либо медикаментозную терапию в сочетании с традиционными дренирующими методиками или с ВЧОГС. Исследование включало больных в возрасте от18 до 85 лет. По сравнению с контрольной группой, получавшей только лекарственное лечение, оба варианта стимуляции клиренса дыхательных путей одинаково и достоверно улучшили все анализируемые показатели. По сравнению с традиционными дренирующими методиками выраженность симптомов по шкалам САТ и BCSS и легочная функция улучшились достоверно в большей степени на фоне применения ВЧОГС. На фоне применения ВЧОГС объем мокроты достоверно возрос по сравнению с исходным уровнем и с группой радиционных методов дренирования дыхательных путей: с 52,0±16,9 мл до 72,5±24,0 мл по сравнению с 70,0 ± 21,1 мл на фоне традиционных методов дренирования. В отличие от традиционных методов дренирования, в группе, получавшей ВЧОГС, достоверно снизились уровень С-реактивного белка в крови и содержание нейтрофилов в мокроте.
В исследовании, выполненном в НИИ пульмонологии ФМБА в 2011 г., у 10 больных, страдающих бронхоэктатической болезнью, на фоне терапии ВЧОГС с частотой вибрации 8-9 Гц, давлением 5-6 кПа и продолжительностью сеансов от 15 до 20 мин достоверно улучшились ФЖЕЛ с 72,7 до 80,4% должн., ОФВ1 с 55,4 до 65,3% должн., пиковая скорость выдоха (ПСВ) с 60,8 до 66,4%должн., ООЛ с 146,4 до 141,8%должн., ООЛ/ОЕЛ с 87,7 до 85,4%. Число сеансов колебалось от 7 до 14. Аналогичные результаты получены и в группе больных ХОБЛ (n=11): ФЖЕЛ возросла с 74,0 до 79,0% должн., ОФВ1 с 51,1 до 56,8% должн., ОФВ1/ФЖЕЛ с 45,2 до 46,6%, ПСВ с 52,4 до 58,6%; ООЛ и ООЛ/ОЕЛ уменьшились с 191,7 до 181,7 %должн. и с 112,5 до 107,3%соответственно (все различия достоверны) [9]. Однако при интерпретации результатов данного исследования следует учитывать его нерандомизированный дизайн.
Российские исследователи применяли ВЧОГС у детей в возрасте от 1 года до 17 лет с острым бронхитом, пневмонией, сегментарными и долевыми ателектазами на фоне респираторных инфекций нижних дыхательных путей, нарушением дренажной функции бронхов на фоне нервно-мышечных заболеваний, хроническими заболеваниями легких, которые включали не только бронхоэктазы и муковисцидоз, но и пороки развития бронхо-легочной системы. Терапия проводилась в течение 7 – 10 дней по 5 мин/сут с частотой вибрации 6 – 7 Гц. В результате у детей, получавших ВЧОГС, быстрее разрешались инфильтративные и ателектатические изменения в легких, улучшалась мобилизация грудной клетки у больных детским церебральным параличом и миопатией. Важно, что в данной работе доказана возможность применения этого метода у детей в возрасте старше 1 года [10].
Хроническая обструктивная болезнь легких (ХОБЛ)
Гиперпродукция мокроты составляет серьезную проблему при некоторых фенотипах ХОБЛ, в частности, ХОБЛ с гиперпродукцией мокроты [11]. У таких пациентов также можно достичь существенного улучшения состояния, используя ВЧОГС в дополнение к стандартной терапии. Недавние публикации показали эффективность метода ВЧОГС при лечении обострений ХОБЛ. На ежегодном конгрессе Европейского Респираторного Общества в 2010 г. J.Krishnan и соавт. продемонстрировали результаты многоцентрового пилотного исследования, имевшего целью оценить переносимость ВЧОГС у 52 госпитализированных больных с обострением обструктивных заболеваний – ХОБЛ и бронхиальной астмы. В многоцентровом рандомизированном клиническом исследовании с двойной маскировкой показано, что больные со средним возрастом 49 лет и ОФВ@1 42% должн. хорошо переносили ВЧОГС по 15 мин 3 раза в день, которую начинали уже в первые сутки госпитализации. Показатели бронхиальной проходимости, объем мокроты, общее самочувствие менялись одинаково как в группе ВЧОГС, так и в группе плацебо, однако на фоне ВЧОГС одышка уменьшилась достоверно больше: на 1,5 балла по шкале Борга по сравнению с отсутствием динамики в группе плацебо [12].
- C. Timbury и соавт. также получили положительный эффект от использования ВЧОГС у больных ХОБЛ. В рандомизированном порядке ВЧОГС добавляли к стандартной терапии обострения ХОБЛ в течение 4 нед. В группы ВЧОГС и стандартного лечения вошло по 8 больных с обострением ХОБЛ. Лечение начинали в первые 24-48 ч от поступления больного в стационар; использовали частоту осцилляций 13 – 15 Гц в течение 10 – 20 мин 2 раза в день. Средний возраст участников исследования составил 68 лет, средний ОФВ1 36% должн. Авторы четко показали улучшение легочной функции (с 0,83 до 1,13 л), переносимости физической нагрузки (с 124,5 до 186,3 м в тесте с 6-минутной ходьбой – 6-МТ) и качества жизни (с 67,7 до 53,6 баллов по вопроснику SGRQ), в то время как в группе стандартной терапии за тот же период состояние больных не только не улучшилось, но даже несколько ухудшилось (ОФВ1 уменьшился с 1,16 до 1,10 л, расстояние в 6-МТ с 187,5 до 180,0 м, качество жизни по SGRQ ухудшилось с 67,3 до 68,2 баллов) [13].
Спустя год изучение влияния ВЧОГС на одышку у больных с обострением ХОБЛ было продолжено учеными из Турции. В их рандомизированном исследовании ВЧОГС проводилась больным с обострением ХОБЛ III-IV стадии по GOLD по 20 мин 3 раза в день в течение 5 дней. Изучали динамику одышки по шкале MMRC, переносимости физической нагрузки в 6-МТ и общее состояние больных, оцениваемое по индексу BODE. И хотя терапия ВЧОГС в дополнение к стандартному лечению у 16 больных не привела к достоверному изменению индекса BODE, эти больные проходили большее расстояние в 6-МТ (+150 м по сравнению с +107 м в контрольной группе) и стали меньше чувствовать одышку [14].
В том же году выполнено еще одно пилотное исследование, изучавшее влияние ВЧОГС на симптомы и качество жизни у больных с обострением ХОБЛ с гиперсекрецией [11]. Исследование было рандомизированным перекрестным: 22 госпитализированных больных с обострением ХОБЛ получали ВЧОГС или стандартное лечение в течение 4 нед, а затем после 2-недельного «отмывочного» периода еще 4 нед лечились альтернативным методом. Как и во всех предшествующих исследованиях, больные имели тяжелую и крайне тяжелую ХОБЛ с ОФВ@1 41% должн. Легочная функция больных менялась одинаково при обоих вариантах лечения, но объем мокроты имел тенденцию к более быстрому уменьшению в группе ВЧОГС на @-2,6 мл, в то время как в группе стандартной терапии объем мокроты за период исследования увеличился на 6 мл. Изменения объема мокроты на фоне ВЧОГС зависели от исходного объема мокроты; в группе стандартной терапии такой закономерности не получено. При оценке качества жизни по вопроснику SGRQ показано, что терапия ВЧОГС привела к достоверному уменьшению выраженности симптомов заболевания, хотя влияние на другие аспекты качества жизни не было статистически значимым [11].
Эффективность ВЧОГС при внелегочной патологии
Проблема ухудшения клиренса дыхательных путей актуальна не только при МВ и других хронических заболеваниях легких, но и у больных с нервно-мышечными заболеваниями и неэффективностью кашлевого клиренса, а также в ряде острых ситуаций: у больных, перенесших хирургические вмешательства на грудной клетке, при тяжелых травмах грудной клетки.
Описаны два клинических случая, когда ВЧОГС применялись у больных с дисфункцией дыхательных и скелетных мышц на фоне нервно-мышечной патологии (мышечная дистрофия Дюшена), переносивших пневмонию, вызванную вирусом гриппа А / H1N1, с развитием легочных ателектазов. В обоих случаях использовалась частота осцилляций 12 Гц при давлении 5 см вод.ст. и длительности сеансов 20 мин в течение нескольких дней до улучшения клинико-рентгенологической картины. Целью ВЧОГС в этих случаях было повышение эффективности кашля. ВЧОГС позволили эффективно и в то же время мягко усилить кашель и улучшить дренаж дыхательных путей [15].
В другом проспективном рандомизированном контролируемом исследовании с участием больных с различными нервно-мышечными заболеваниями ВЧОГС зарекомендовала себя как безопасный, хорошо переносимый метод, улучшающий МЦК и благодаря этому позволяющий в некоторых случаях избежать госпитализации в стационар. Авторы отмечают, что пациенты с нервно-мышечными нарушениями лучше переносили более высокую частоту осцилляций [16].
ВЧОГС профилактически проводились 25 больным в возрасте 47-83 лет в первые 48 ч после хирургических вмешательств на органах грудной клетки, с частотой осцилляций 12 Гц, давлением 5 единиц и длительностью сеансов 10 мин [17]. Авторы показали полную безопасность метода в данной ситуации: не наблюдалось значимых изменений систолического и диастолического артериального давления и сатурации кислорода.
В исследовании C.A. Anderson и соавт. у 25 больных с различными травмами грудной клетки (переломы нескольких ребер, ушиб легкого, перелом грудины, переломы ключицы и лопатки, травмы грудного отдела позвоночника, гемоторакс, пневмоторакс с постановкой дренажей) ВЧОГС с частотой осцилляций 10 – 12 Гц и давлением 2-3 единицы назначали по 15 мин 1 раз в день в течение 2 дней. Ни у кого из больных процедура не вызвала кровотечений, внеплановых операций и гемотрансфузий, не отмечено значимых изменений артериального давления и сердечного ритма. У 70% больных ВЧОГС облегчила дыхание и уменьшила кашель. Спустя 30 дней после лечения все больные были живы, никто не был госпитализирован повторно [18].
Побочные эффекты и переносимость
В подавляющем большинстве случаев больные не испытывали неприятных ощущений во время сеансов ВЧОГС. При высокой частоте осцилляций (18 Гц и выше) некоторые пациенты (12%) ощущали одышку [1]. В некоторых исследованиях больные отдавали предпочтения более привычным методам терапии, что могло быть связано с малой распространенностью ВЧОГС и низкой информированностью больных об этом методе [7].
Напротив, больные после хирургических вмешательств на грудной клетке предпочли ВЧОГС стандартным перкуссионным дренирующим методикам, так как последние вызывали больше болевых ощущений в области послеоперационной раны. В целом, 84% больных не испытывали дискомфортных ощущений во время сеанса ВЧОГС [17].
Среди больных с травмами грудной клетки у 75% болевые ощущения во время лечения ВЧОГС отсутствовали или были слабо выражены [18]. ВЧОГС не вызывали смещения дренажных трубок и катетеров, инфицирования ран, расхождения хирургических швов и других осложнений, которые могли бы потребовать внеплановых лечебных мероприятий [17, 18].
При нервно-мышечных заболеваниях ВЧОГС также хорошо переносились больными и хорошо сочетались с другими методами лечения, включая неинвазивную вентиляцию легких [11, 16].
У детей в небольшом проценте случаев (3,6%) описаны головокружения, тошнота, чувство стеснения в грудной клетке, явления дерматита в месте контакта с жилетом [4].
Заключение
ВЧОГС является эффективным методом улучшения легочной вентиляции и механики дыхания и стимуляции клиренса дыхательных путей у больных с различными нарушениями этих процессов, включая обструктивные заболевания легких, нервно-мышечную патологию, больных, перенесших торакальные травмы или хирургические вмешательства. Эффективность метода не ниже, а, возможно, и выше, чем других существующих сегодня немедикаментозных методов воздействия на клиренс дыхательных путей при хорошей переносимости и отсутствии серьезных побочных эффектов. Кроме того, в отличие от многих традиционных методов кинезитерапии, например, мануальной перкуссии грудной клетки, метод ВЧОГС не требует участия медицинского персонала.
Результаты исследования A.Nicolini и соавт. [9] о снижении маркеров воспаления в крови (С-реактивного белка) и мокроте (процентного содержания нейтрофилов) позволяют предположить противовоспалительный эффект ВЧОГС. К сожалению, пока это единственное исследование, затронувшее эту проблему.
Опубликованных к сегодняшнему дню исследований недостаточно для окончательного вывода об эффективности ВЧОГС и определении места этой методики в лечении больных с заболеваниями органов дыхания. Так, результаты проведенных исследований, в частности, влияние ВЧОГС на легочную функцию и объем мокроты не всегда совпадают, а большинство исследований очень кратковременны, малочисленны и не имеют адекватного контроля. Это свидетельствует о том, что необходимы новые, более долговременные и более широкомасштабные исследования этого метода.
Список литературы
- Kempainen R.R., Milla C., Dunitz J. et al. Comparison of settings used for high-frequency chest-wall compression in cystic fibrosis. // Respiratory Care. 2010. V. 55. V. 6. P. 695.
- Carverley P.M.A., Chang H.K., Vartian V., Zidulka A. High-frequency chest wall oscillation. Assistance to ventilation in spontaneously breathing subjects. // Chest. 1986. V.89. P. 218.
- Darbee J.C., Kanga J.F., Ohtake P.J. Physiologic evidence for high-frequency chest wall oscillation and positive expiratory pressure breathing in hospitalized subjects with cystic fibrosis. // Phys. Ther. 2005. V. 85. P.
- Grosse-Onnebrink J., Stehling F., Mellies U. Impact of standardised chest physiotherapy with high frequency chest wall oscillation on lung clearance index in sputum producing patients with cystic fibrosis. // Eur. Respir. Congress 2010; N3904
- Banks A., Davies G., Agent P. et al. The use of high frequency chest wall oscillation during an acute infective pulmonary exacerbation of cystic fibrosis. // Eur. Respir. Congress 2012. N3374
- Osman L.P., Roughton M., Hodson E., Pryor J.A. Short-term comparative study of high frequency chest wall oscillation and European airway clearance techniques in patients with cystic fibrosis. // Thorax. 2010. V. 65. P. 196.
- Varekojis S.M., Douce F.H., Flucke R.L. et al. A comparison of the therapeutic effectiveness of and preference for postural drainage and percussion, intrapulmonary percussive ventilation, and high-frequency chest wall compression in hospitalized cystic fibrosis patients. // Care. 2003. V. 48. N. 1. P. 24.
- Nicolini A., Cardini F., Landucci N. et al. Effectiveness of treatment with high-frequency chest wall oscillation in patients with bronchiectasis. // BMC Pulm Med. V. 13. P. 21
- Мещерякова Н.Н., Черняк А.В. Влияние методов высокочастотной осцилляции грудной клетки на функциональное состояние легких у больных с легочной патологией // Пульмонология. 2011.-N 5.-С.57-60
- Ашерова И.К., Бабаханова Б.Н. Метод высокочастотной осцилляции грудной клетки в лечении детей с респираторной патологией // Вопросы современной педиатрии, 2010.-N 3.-С.117-120
- Chakravorty I., Chahal K., Austin G. A pilot study of the impact of high-frequency chest wall oscillation in chronic obstructive pulmonary disease patients with mucus hypersecretion. // J. Chron. Obstruct. Pulmon. Dis. 2011. V. 6. P. 693
- Krishnan J., Ridge A., Walker Harris V. et al. Treating exacerbations of asthma or chronic obstructive pulmonary disease (COPD) with high frequency chest wall oscillation (HFCWO) in hospitalized patients. // Eur. Respir. Congress. 2010. N 3869
- Timbury C., Austin G., McGowan J. et al. High frequency chest wall oscillation in acute exacerbation of COPD. // Eur. Respir. Congress. 2010. N 4105
- Goktalay T., Akdemir S., Coskun A. et al. Evaluation of contribution of high frequency chest wall oscillation treatment to medical treatment in patients with acute exacerbations of COPD. // Eur. Respir. Congress 2011. N1245